肝硬変の前兆は?初期症状や進行したときの症状について解説
肝硬変は、肝臓が慢性的なダメージを受けることで進行する病気ですが、初期の段階では自覚症状がほとんどありません。
前兆があっても「疲れているだけ」「年齢のせい」と見過ごされやすい点が特徴です。
だるさや食欲不振、顔色の変化など、一見すると軽い体調不良に思える症状が、肝臓からのSOSであることもあります。
この記事では、肝硬変の前兆として現れやすい症状について詳しく解説します。
肝硬変が進行すると起こる症状や悪化を防ぐためのポイントなどもまとめているため、ぜひ参考にしてみてください。
肝硬変とは

肝硬変は、肝臓が長期間にわたってダメージを受け続けることで、徐々に硬くなり、機能が低下していく病気です。
肝炎やアルコール、生活習慣などさまざまな原因で肝細胞が傷つき、その修復が何度も繰り返されることで起こります。
傷ついた部分を修復する過程で、繊維質と呼ばれる硬い組織が肝臓の中に溜まり、内部に壁のような構造が作られていきます。
この状態が広がることで肝臓全体が硬くなり、肝臓本来の働きが正常に機能しなくなってしまうのです。
肝硬変は一度進行すると、元の健康な肝臓の状態に戻すことは難しい病気です。
そのため、定期的な検査で肝臓の状態を確認し、異常が見つかった場合には早めに治療や生活習慣の見直しを行うことが大切です。
肝硬変の前兆・初期症状

肝硬変は進行の程度によって『代償性肝硬変』と『非代償性肝硬変』に分けられます。
代償性はまだ肝臓の機能がある程度保たれている状態で、非代償性肝硬変は肝臓の機能が十分に保てなくなり、さまざまな症状が現れる状態です。
肝硬変の初期段階に当たるのが代償性肝硬変ですが、はっきりとした前兆や初期症状が現れにくい特徴があります。
疲労感や倦怠感、食欲不振などの症状が現れる場合もありますが、「疲れているだけ」「風邪かもしれない」と見過ごされがちです。
これらは肝臓の代謝機能の低下や、消化・吸収を助ける胆汁の生成が滞ることでも起こる症状のため、体調不良が続く場合は肝機能の低下を疑いましょう。
代償性肝硬変の段階で異変に気付き、適切な治療を始めることで、その後の進行を抑えられる可能性が高くなります。
気になる症状が続く場合は、早めに医療機関を受診しましょう。
肝硬変の初期症状セルフチェックリスト
以下は、肝硬変の初期症状の可能性がある症状です。当てはまるものがあるか、チェックしてみましょう。
- 以前よりも疲れやすくなったと感じる
- 十分な睡眠をとっても疲れが取れない
- 食欲が低下している、すぐに満腹になる
- 胃もたれや吐き気を感じることが増えた
- 原因がわからない体重減少がある
- 足や足首の浮腫みが気になる
- 皮膚のかゆみが続く
- 手のひらに赤みがある
- 夜間のこむら返りが増えた
上記のうち、2つ以上に当てはまる場合は肝機能が低下している可能性があるため、早めに医療機関を受診しましょう。
肝硬変が進行すると起こる症状
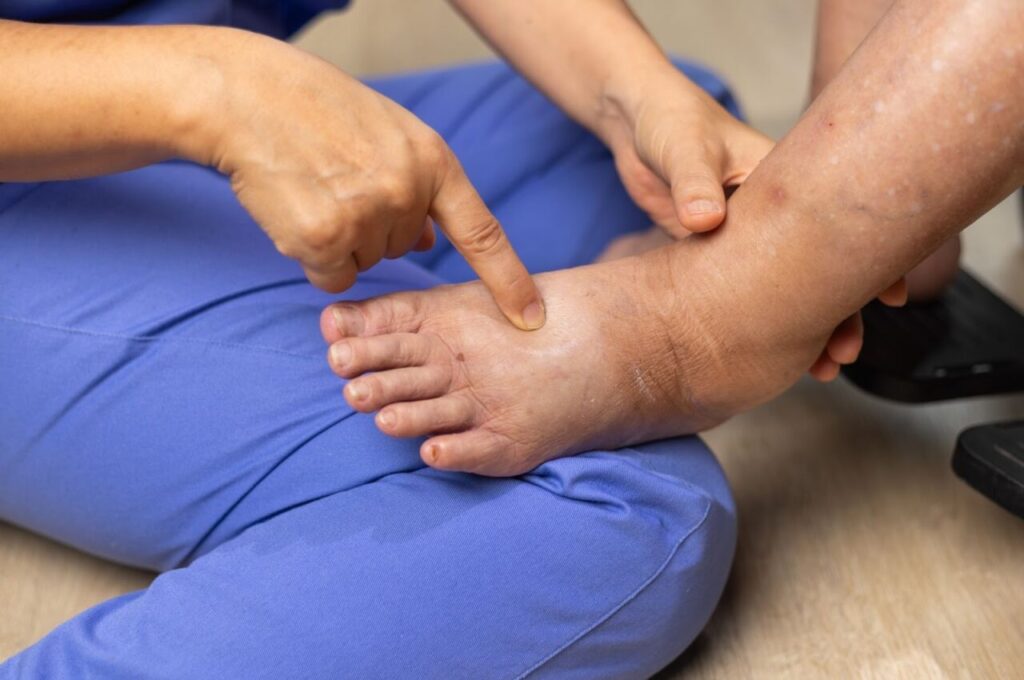
肝硬変が進行すると、肝臓の働きが十分に保てなくなり、体のさまざまな部分に目に見える症状が現れやすくなります。
具体的な症状は以下の通りです。
- 黄疸
- 腹水・浮腫(むくみ)
- 手掌紅斑
- クモ状血管腫
- 女性化乳房
- 出血傾向
- 羽ばたき振戦
ここでは上記7つの症状についてそれぞれ解説します。
黄疸
黄疸は、皮膚や白目が黄色っぽく見えるようになる症状です。
血液中にある『ビリルビン』という黄色い色素が主な原因です。
ビリルビンは、古くなった赤血球が壊れる際に作られる物質で、通常は肝臓で処理され、胆汁として体の外へ排出されます。
しかし、肝硬変によって肝臓の処理能力が落ちると、ビリルビンがうまく排出されず、血液中に増えてしまいます。
その結果、皮膚や白目が黄色く見えるようになるのです。
また、尿の色に影響することもあり、普段よりも色の濃い尿が出る場合は注意が必要です。
腹水・浮腫
腹水や浮腫も、肝硬変が進行したときに起こりやすい症状です。
腹水とは、お腹の中に水が溜まった状態のことです。
腹水が起こる主な原因として、以下の2つが挙げられます。
- 肝臓を通る血流が悪くなり、血漿が漏れる
- 肝臓で作られるアルブミン(血管内の水分を保持する成分)が減少し、血管外に水分が漏れる
腹水が溜まると腹部膨満感や息苦しさを覚えたり、食事量が減ったりすることがあります。
手掌紅斑
手掌紅斑は、主に親指や小指の付け根あたりが赤くなる症状で、赤みは押すと一時的に薄くなり、手を離すと再び赤くなるのが特徴です。
痛みやかゆみを伴うことはほとんどなく、日常生活に直接大きな支障をきたすことは少ないものの、肝臓の状態が進行しているサインの一つです。
このような症状が見られた場合は、肝機能が低下している可能性があるため、医療機関の受診を検討しましょう。
クモ状血管腫
クモ状血管腫は、皮膚の表面に赤い点と細い血管が広がって見える症状です。
中心に小さな赤い盛り上がりがあり、そこから放射状にクモの脚のように細い血管が浮き出る特徴があります。
主に顔や首、胸、腕などに現れることが多く、大きさは数ミリ程度のものがほとんどです。
触っても痛みやかゆみはなく、日常生活で困ることは少ないものの、肝硬変が進行している際に見られる症状の一つとされています。
複数現れたり増えてきたりした場合は、肝機能の低下が進んでいる可能性が考えられるでしょう。
女性化乳房
女性化乳房は、男性の乳房や乳首が膨らんで女性の胸のように見える症状です。
肝硬変が進行すると、ホルモンの代謝がうまくいかなくなり、女性ホルモンの一種であるエストロゲンが体内に溜まりやすくなります。
その結果、乳腺が発達して乳房が大きくなることがあるのです。
見た目の変化が分かりやすいため、本人や周囲が異変に気付きやすい症状でもあります。
肝硬変が進行しているサインの一つのため、気づいたら早めに医療機関を受診しましょう。
出血傾向
出血傾向とは、血が止まりにくくなったり、少しの刺激で出血しやすくなったりする状態です。
肝臓は、血液を固めるために必要な成分を作る重要な役割を担っています。
しかし、肝硬変が進行すると、これらの成分を十分に作れなくなり、血液が固まりにくくなるのです。
その結果、鼻血が出やすくなったり、歯みがきの際に歯ぐきから血が出たり、軽くぶつけただけであざができやすくなることがあります。
羽ばたき振戦
羽ばたき振戦は、自分の意志とは関係なく、手や指が小刻みに震える症状です。
腕を前に伸ばして手首を反らした状態にすると、鳥が羽ばたくような動きが見られることから、この名前が付いています。
この症状は、肝臓の機能が低下し、本来体外に排出されるはずのアンモニアなどの有害物質が体内に溜まることで起こるものです。
これらの物質が脳に影響を与えることで、筋肉や神経をうまくコントロールできなくなり、震えとして現れると考えられています。
肝硬変の悪化を防ぐためのポイント

肝硬変は進行すると元の状態に戻すことが難しいため、できるだけ早い段階から悪化を防ぐ意識を持つことが大切です。
具体的なポイントとして、以下の5つが挙げられます。
- 栄養バランスの整った食事を摂る
- アルコールをなるべく控える
- 定期的に健康診断を受ける
- 肝機能異常を指摘されたらすぐに検査を受ける
- 異変を感じたらすぐに医療機関を受診する
ここでは上記5つのポイントについてそれぞれ解説します。
栄養バランスの整った食事を摂る
肝硬変の悪化を防ぐためには、栄養バランスの整った食事を摂ることが大切です。
肝臓は栄養の代謝や貯蔵を担う臓器であるため、偏った食事が続くと負担がかかりやすくなります。
主食・主菜・副菜をそろえたバランスの整った三食を規則正しく摂ることが大切です。
ただし、すでに肝臓の機能が低下している場合は食事内容を工夫する必要があります。
たんぱく質は肝臓の働きを支える栄養素ですが、摂り過ぎると体調に影響する場合もあるため、医師や管理栄養士の指示を参考に量を調整することが望ましいでしょう。
また、腹水や浮腫がある場合は、塩分制限が必要になることがあります。
糖尿病を合併している場合は、糖質の摂り過ぎにも注意が必要です。
症状や体調に合わせて食事内容を調整し、肝臓への負担を減らしましょう。
アルコールをなるべく控える
肝硬変の悪化を防ぐためには、アルコールをなるべく控えることが大切です。
アルコールは肝臓で分解されるため、肝硬変がある場合には大きな負担となります。
少量であっても、継続的に飲酒を続けることで肝臓のダメージが蓄積し、病状が進行しやすくなる可能性があります。
特に、アルコールが原因で肝機能の低下を指摘された経験がある方は、断酒や生活習慣の見直しが重要です。
近年では、アルコール以外にも脂肪分の多い食生活や運動不足が原因となる肝疾患も増えています。
アルコールのみに注意するのではなく、生活習慣全体を見直すことが悪化防止につながります。
定期的に健康診断を受ける
肝硬変は初期には症状がほとんど出ないことが多いため、定期的に健康診断を受けることが大切です。
血液検査では、肝臓の状態を示す数値を確認でき、目に見えない変化に気付くきっかけになります。
ただし、血液検査の結果が大きく乱れていなくても、肝臓の形や硬さに変化が起きている場合もあります。
そのため、健康診断では腹部の超音波検査なども含めて受けるのが望ましいでしょう。
これにより、脂肪の蓄積や肝臓の大きさ、表面の変化などを確認できます。
定期的に健康診断を受けることで、無症状の段階から異常を見つけやすくなり、早期治療につなげられます。
肝機能異常を指摘されたらすぐに検査を受ける
健康診断や血液検査で肝機能異常を指摘された場合、そのまま様子を見るのではなく、すぐに検査を受けることが大切です。
早めに詳しい検査を受けることで、原因を特定し、適切な対処につなげられます。
肝硬変は線維化が進むほど回復が難しくなるため、できるだけ早い段階で対策を取ることが重要です。
原因が分かれば、治療や生活習慣の改善によって進行を抑えられる可能性があります。
軽い異常だからと自己判断せず、医療機関で検査を受けて原因を特定しましょう。
異変を感じたらすぐに医療機関を受診する
日常生活の中で「いつもと違う」と感じる体調の変化があれば、早めに医療機関を受診することが大切です。
だるさが続く、食欲が落ちる、浮腫が出てきたなどの症状は、肝臓の状態が悪化しているサインの場合があります。
肝硬変は、症状がはっきり出たときにはすでに進行しているケースも少なくありません。
そのため、小さな異変でも見逃さず、すぐに医師に相談することが悪化防止につながります。
特に、肝臓の病気を指摘されたことがある方や生活習慣に不安がある方は、定期的な受診と早めの相談を心がけましょう。
肝硬変の検査方法
肝硬変の主な検査方法は以下の通りです。
- 血液検査
- 画像検査
- 腹腔鏡検査
- 肝生検
ここでは上記4つの検査方法についてそれぞれ解説します。
血液検査
血液検査は、肝硬変の可能性を調べるうえで基本となる検査です。
肝臓の細胞が傷つくと、肝臓の中にある成分が血液中に漏れ出すため、その変化を数値として確認できます。
代表的な血液検査項目は以下の通りです。
| ALT(GPT)・AST(GOT) | 肝細胞内にある酵素で、肝細胞が壊されることで血液中に流れ込み、値が高くなります。数値が高くなると、肝臓に障害があることがわかります。 |
| アルブミン | 肝臓で作られるたんぱく質で、血管内の水分を保持する役割があります。肝臓の機能が低下すると、数値が低くなります。 |
| γ-GTP | 肝臓内で作られる酵素で、アルコール摂取量が多いときや脂肪肝がある場合に数値が高くなります。男性と女性で基準範囲が異なります。 |
| 総ビリルビン | 古くなった赤血球が破壊される際に生じる色素で、肝臓の機能が低下すると、数値が高くなります。 |
これらの項目を確認することで、肝硬変の重症度を判断できます。
画像検査
画像検査では、肝臓の形や大きさ、内部の状態を画像で確認できます。
代表的な検査方法が、腹部超音波検査やCT・MRI検査です。
肝硬変が進行すると、肝臓の表面がなめらかでなくなり、全体が小さく見えることがあります。
また、脾臓が大きくなっていたり、お腹に水がたまっていたりする様子が確認できる場合もあります。
血液検査では分かりにくい肝臓の形の変化や、進行具合を把握するのに役立つ検査方法です。
腹腔鏡検査
腹腔鏡検査は、お腹に腹腔鏡を挿入し、肝臓の表面を直接観察する検査です。
この検査では、肝臓の表面に凹凸があるか、硬さの変化が見られるかなどを直接確認できます。
また、同時に肝臓の一部を採取し、さらに詳しく調べることも可能です。
肝生検
肝生検は、肝臓の組織を直接採取し、詳しく調べる検査です。
肝臓の線維化の程度や、どのような変化が起きているかを確認できるため、診断や進行度の判断に役立ちます。
局所麻酔を行ったうえで細い針を使って組織を採取しますが、状態によっては腹腔鏡を使って行うこともあります。
また、出血などのリスクがあるため、その点も考慮したうえで検討する必要がある検査です。
まとめ
肝硬変は前兆や初期症状がほとんどなく、気付きにくいのが特徴です。
初期にはだるさや疲れやすさ、食欲低下といった軽い体調不良が中心ですが、進行すると黄疸や腹水など、目に見える症状が現れることがあります。
これらの症状は肝臓の働きが低下しているサインであり、放置すると状態が悪化する可能性もあります。
悪化を防ぐためには、日頃から生活習慣を整え、定期的に健康診断を受けることが大切です。
新宿トミヒサクロスクリニックでは、日本肝臓学会専門医による専門性の高い検査・診断・治療を行っています。
血液検査をはじめとする各種検査にも対応しているため、肝硬変が心配な方はぜひ当院までご相談ください。




