胃カメラは何歳から?年齢の目安と受けるべきタイミングなどを紹介
胃カメラ(上部消化管内視鏡検査)は、胃がんや食道がんを含む消化器の病気を早期に見つけるための検査です。
一方、「何歳から受けるべきか」「症状がないのに必要なのか」と迷う方も少なくありません。
胃がん検診では、50歳から2年に1度、バリウム検査(胃部X線検査)または胃カメラを定期的に受けることが推奨されていますが、年齢だけで判断できないケースもあります。
胃の不調が続く場合や、ピロリ菌感染歴がある場合は、若い人でも検査を検討することが大切です。
この記事では、胃カメラを受けられる年齢の目安と受けるべきタイミング、状況に応じた適切な検査間隔などを分かりやすく解説します。
胃カメラは何歳からできる?受けられる年齢と受けるべき年齢

胃カメラは、胃や食道の粘膜を直接観察し、病気の有無を確認する検査です。
国の胃がん検診では50歳以上が対象ですが、年齢に明確な一律基準があるわけではなく、健康診断としての受診と、症状がある場合の受診では考え方が異なります。
ここでは、胃カメラが受けられる年齢と受けるべき年齢について解説します。
胃カメラを受けられる年齢
胃カメラは受けられる年齢が決まっている検査ではなく、基本的には医師が全身状態や症状を確認したうえで実施可否を判断します。
検査前の準備や鎮静の有無など、年齢に応じた管理が重要になりますが、子どもでも必要性があれば胃カメラが行われることがあります。
なお、年齢にかかわらず、心肺疾患のある方や抗血栓薬(血を固まりにくくする薬)を服用中の方は、検査前に医師へ相談が必要です。
持病や服薬状況がある場合は、受診時に医師へ相談すると安心でしょう。
胃カメラを受けるべき年齢
胃カメラを受けるべき年齢の目安として、国の胃がん検診では50歳から、2年に1度の定期的な受診が推奨されています。
検査方法はバリウム検査または胃カメラとされ、本人の希望や目的、体調に応じて選択されるのが一般的です。
推奨年齢が50歳からとされる背景には、胃がんにかかる人が50歳代から増えること、早期の胃がんは自覚症状が出にくい場合があることが挙げられます。
検診は症状がない方を対象とするため、体調に大きな変化がない場合は、推奨年齢に合わせて定期的に確認することが大切です。
受診方法や検査の選択について迷う場合は、医療機関で相談し、生活状況に合った形で継続することが望ましいでしょう。
ケース別にみる胃カメラの適切な間隔
胃カメラの受診間隔は、誰でも同じではありません。
日本消化器内視鏡学会(JGES)のQ&Aでは、次の検査時期は胃がんのリスクが高いかどうかで異なるとしています。
国の胃がん検診では50歳から2年に1回が推奨されていますが、症状の有無や既往歴、ピロリ菌感染の状況などによって考え方が変わる点に注意が必要です。
ここでは、代表的なケース別に、適切な受診間隔の目安を紹介します。
特に症状・異常がない場合
症状や気になる異常がなく、健診として胃の状態を確認したい場合は、国の胃がん検診の対象年齢と受診間隔を基準に考えます。
以下は、症状や異常がない場合の年齢別の胃カメラの適切な頻度です。
【30代】
国の胃がん検診の対象は50歳からとされており、30代で定期的に受ける年齢目安は示されていません。年齢だけで必要性は決まらないため、希望がある場合は医師と相談して判断します。
【40代】
50歳未満は検診の対象外ですが、当分の間、バリウム検査は40歳以上・年1回の実施も可とされています。2〜3年に1回、胃カメラ検査を受けるのもよいでしょう。受診方法は自治体や職場健診の内容を確認しましょう。
【50代】
50歳からは2年に1回、バリウム検査または胃カメラを定期的に受けることが推奨されています。
40歳以下でも症状がある場合
40歳以下でも、胃の不調が続く場合は年齢だけで様子を見ず、医療機関で相談することが大切です。症状がある場合は、検診ではなく受診を勧められています。
以下は、受診を検討したい症状の例です。
- 胃の痛み、みぞおちの痛み
- 胃の不快感、胃もたれ
- 胸やけ、吐き気
- 食欲不振
- 食事がつかえる感じ
これらの症状は胃炎や逆流性食道炎(胃酸が食道へ逆流する病気)などでみられますが、症状だけでは原因を特定できないこともあります。
必要に応じて胃カメラで粘膜の状態を確認し、適切な治療方針を検討しましょう。
自身に胃がんの治療歴がある場合
胃がんの治療歴がある方は、治療後の再発や別の部位に新たな病変が生じていないかを確認する目的で、定期的な経過観察が行われます。
検査の頻度は、がんの進行度や治療法、切除した組織の検査結果、回復状況などで異なり、一律には決められません。
内視鏡治療後の検診では、胃カメラで経過を確認することが基本とされ、年1〜2回が目安とされています。
手術後も一定期間は通院し、必要に応じて胃カメラだけでなく、画像検査などが組み合わされることがあります。具体的な間隔は主治医と相談して決めることが大切です。
ピロリ菌感染者・除菌治療の経験がある場合
ピロリ菌に感染している、または過去に感染して除菌治療を受けた方では、胃がんのリスクが高まる可能性があるため、定期的に胃の状態を確認することが重要とされています。
ピロリ菌の除菌によってリスクは低下するものの、ゼロになるわけではありません。
特に、除菌前から萎縮性胃炎(胃の粘膜が薄くなる状態)が進んでいる場合は注意が必要です。
検査間隔は胃の状態によって調整され、目安として1年ごとに胃カメラを勧める場合もあります。
リスクが高いと判断されたケースでは、より短い間隔での確認が有用とされるため、医師の診察のもとで適切な頻度を検討します。
家族に胃がんの治療歴がある場合
家族に胃がんの治療歴がある方では、胃がんのリスクが高まる可能性があるとされています。
検査の開始時期や間隔は一律ではありませんが、家族歴の内容(誰が、何歳で発症したか)や本人の胃の状態に応じて検討されます。
目安として、両親や兄弟姉妹に胃がんの既往がある場合は、通常より早い年齢から検査を始め、1〜2年ごとに胃カメラで確認するのがおすすめです。
ただし、胃カメラの頻度はリスクの高さによって調整される考え方が基本です。
受診時には家族歴を具体的に伝え、必要に応じてピロリ菌の有無や胃粘膜の状態も踏まえて、医師と適切な検査計画を相談するとよいでしょう。
胃カメラを受けるメリット

胃カメラは、胃や食道の粘膜を直接観察でき、病気の早期発見や原因の特定に役立つ検査です。
胃がんは初期に自覚症状が乏しいこともあるため、定期的に確認する意義があります。必要に応じて組織検査(生検)を行い、診断を確かめられる点も、胃カメラの特徴です。
ここでは、胃カメラを受ける具体的なメリットを5つ紹介します。
胃がん・食道がんを早期発見できる
胃カメラは胃や食道の粘膜を直接観察でき、がんを早期の段階で見つけることにつながります。
胃がんや食道がんは初期に自覚症状が乏しい場合があり、症状だけで見分けることは簡単ではありません。
検査中に疑わしい部分が見つかったときは、組織検査で確定診断につなげます。進行する前に異常に気づければ、治療方法の選択肢が広がる可能性もあるでしょう。
将来のがんリスク低下が期待できる
胃カメラでは、ピロリ菌感染が疑われる胃炎や萎縮(粘膜が薄くなる変化)を確認でき、必要に応じて追加検査や治療につなげられます。
ピロリ菌は胃がんの主要な要因とされ、除菌により発症リスクが低下することが知られています。
一方、除菌後もリスクがゼロになるわけではなく、萎縮性胃炎が進んでいる場合などは注意が必要です。
胃の状態を把握したうえで、医師の判断のもと適切な間隔で胃カメラを受けることが、将来の予防につながると考えられます。
胃痛や胸焼けなどの原因がわかる可能性がある
胃痛や胃もたれ、胸やけなどの症状は、胃炎や胃潰瘍、逆流性食道炎(胃酸が食道へ逆流する病気)などでみられることがあります。
胃カメラでは粘膜の状態を直接確認できるため、出血や潰瘍、炎症の有無を評価し、症状の原因を探る手がかりになるでしょう。
結果によっては、薬の治療や追加検査(ピロリ菌検査・生検など)を検討し、症状に合った対応につなげます。
一方、症状があっても内視鏡で異常が見つからない場合もあり、機能性ディスペプシア(検査で異常がないのに胃の不調が続く状態)などが考えられることもあります。
必要に応じて組織検査(生検)ができる
胃カメラでは、気になる病変が見つかった場合に、組織検査を行える点が大きな特徴です。
生検は、病変の一部を採取して顕微鏡で調べる検査で、炎症やがんなどの診断を確かめる目的で実施されます。
検査中に行うことが多く、痛みは強くないとされていますが、まれに出血が起こる可能性があります。
検査後に強い腹痛や黒い便、血の混じった便などがみられる場合は、早めに医療機関へ相談することが大切です。
必要な場面で生検ができることは、適切な治療方針の決定にもつながります。
異常がないことを確認できる
胃カメラは、がんや潰瘍などの病変がないことを確認できる点もメリットです。
胃痛や胸やけなどの症状がある場合でも、検査で異常が見つからないことがあり、その際は胃カメラでは分かりにくい原因や機能的な異常が関係することもあります。
異常がないと分かれば、不安を抱え続けずに済む場合もあるでしょう。
また、粘膜の状態を直接観察することで、胃炎や萎縮などの変化を把握できるケースもあります。
気になる症状が続くときは、結果を踏まえて医師と相談し、生活習慣や治療方針を検討することが大切です。
胃カメラの検査方法の種類
胃カメラの推奨年齢や頻度、メリットを知り、検査を受けたいと考えていても、具体的にどのような方法で行うのか分からず、不安を感じている方もいるのではないでしょうか。
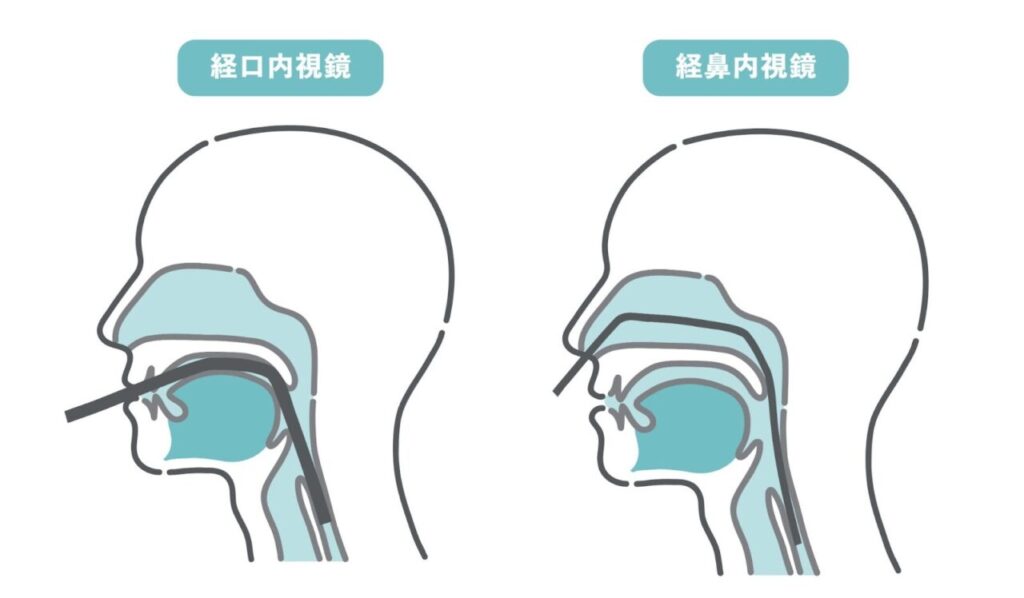
胃カメラには口から入れる経口内視鏡と鼻から入れる経鼻内視鏡があり、クリニックの方針や患者さんの希望に応じて、医師の判断のもと鎮静剤を用いることがあります。
ここでは、胃カメラの検査方法の種類を紹介します。
経口内視鏡検査
『経口内視鏡検査』は、内視鏡を口から挿入して食道や胃を観察する方法です。
一般的に、スコープの太さを確保しやすく、操作性や観察性の面で選ばれることが多いです。
検査では、喉に局所麻酔を行い、嘔吐反射(オエッという”えづき”)を抑えながら進めます。
ただし、体質や緊張によって反射が強く出る場合もあり、苦手意識を持つ方もいるでしょう。
体調や希望に応じて鎮静剤を用いることもありますが、使用の可否や注意点は医師が判断します。
検査後は、麻酔が切れるまで飲食を控えるなど指示を守ることが大切です。異常の有無だけでなく、生検などの追加検査が必要かどうかも含めて確認できます。
経鼻内視鏡検査
経鼻内視鏡検査は、内視鏡を鼻から挿入して食道や胃を観察する方法です。喉を刺激しにくいことから、嘔吐反射を感じにくい傾向があるとされています。
検査前には、鼻の通りをよくする処置や局所麻酔を行い、希望に応じて鎮静剤を用いたうえで痛みや違和感に配慮しながら進めます。
検査中に会話ができる点は、経鼻内視鏡の特徴のひとつです。
ただし、鼻出血を伴うことがあり、鼻腔が狭い場合は挿入が難しいこともあります。状況によっては口からの方法へ切り替える場合もあるため、体格や鼻の状態、既往歴などを踏まえて医師と相談し、無理のない方法を選ぶようにしましょう。
まとめ
胃カメラは何歳から受けるべきかは、検診の目安と個々のリスクで考えることが大切です。
国の胃がん検診では50歳から2年に1回が推奨されていて、症状がない場合でも定期的な確認に意義があります。
一方、胃痛や胸やけなどの症状が続くときは年齢にかかわらず受診を検討しなければいけません。
ピロリ菌感染歴や胃がん治療歴、家族歴がある方では、医師の判断のもと検査間隔が調整されます。
胃カメラには経口・経鼻があり、必要に応じて生検も行えるため、病気の早期発見や原因の特定につながるでしょう。
新宿トミヒサクロスクリニックは、日本消化器内視鏡学会 専門医・指導医の資格を有する医師が在籍する内科・消化器内科・内視鏡内科・肝臓内科クリニックです。
検査前の診察で体調や既往歴を確認し、経口・経鼻の選択や鎮静剤の使用についても相談できます。
とりあえず胃カメラを受けておきたい方だけでなく、受診の不安がある方も、まずはお気軽にご相談ください。




