経鼻内視鏡ができない人は?鼻から入らないケース別の理由などを解説
経鼻内視鏡は負担の少ない検査方法ですが、鼻の形や粘膜の状態、体調、基礎疾患などによって、実施が難しいケースがあります。
「鼻から入らない場合はあるのか」、「経鼻内視鏡の対象外になったら」との不安を抱えている方も少なくありません。
この記事では、経鼻内視鏡ができない人のケース別の理由を詳しく解説します。
経鼻内視鏡検査を検討している方、できないのでは?と心配な方は、ぜひ参考にしてください。
経鼻内視鏡とはどんな検査?
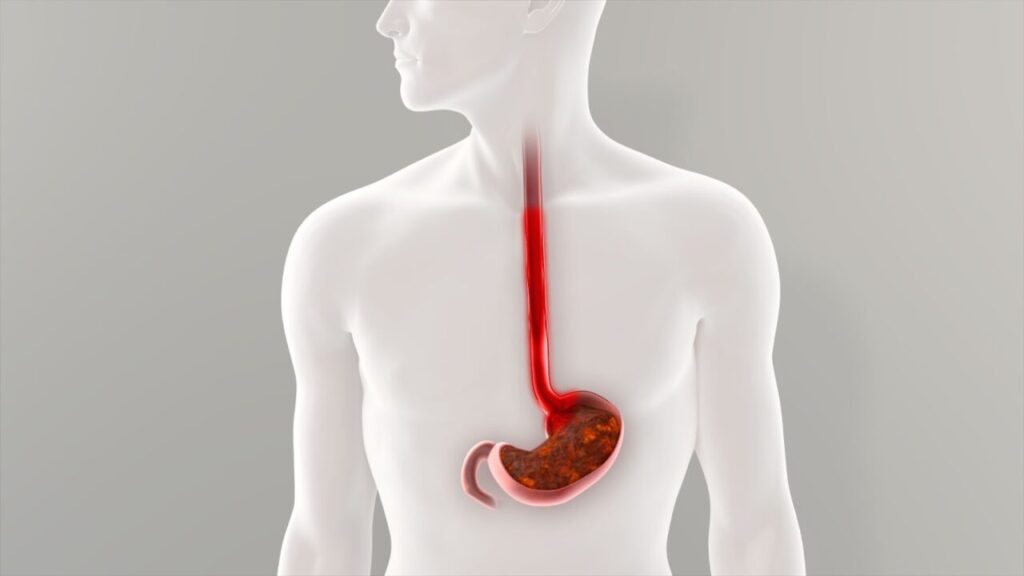
経鼻内視鏡とは、細い内視鏡スコープを鼻の穴(鼻孔)から挿入し、食道や胃の内部を観察する検査です。
胃カメラと呼ばれる内視鏡検査の一種で、口から挿入する経口内視鏡と並ぶ検査方法として、多くの内科や内視鏡内科で導入されています。
経鼻内視鏡の仕組み
経鼻内視鏡では、直径約5〜6mmの細いスコープを鼻孔から挿入し、鼻腔から咽頭を通って食道・胃・十二指腸の入り口付近まで観察できます。
先端にはカメラとライトが備わっていて、粘膜の色調や凹凸、出血の有無などをモニター上で確認可能です。
検査前には鼻腔に局所麻酔を行い、痛みや刺激を和らげた状態で挿入を開始します。
スコープは医師が角度を調節しながらゆっくり進め、必要な部位を順に観察していきます。
鼻からの挿入により嘔吐反射が出にくい、呼吸や姿勢が楽に感じるなど、負担が軽減されやすいのが特徴です。
経鼻内視鏡はリアルタイムで画像を確認でき、気になる所見は記録され、診断や今後の検査方針を検討する際の判断材料として活用されます。
経鼻内視鏡は、主に内科や内視鏡内科で受けることができますが、すべての内科・内視鏡内科が対応しているわけではありません。
設備や医師の経験によって対応できるかが異なるため、事前に確認が必要です。
経口内視鏡との違い
経鼻内視鏡と経口内視鏡は、挿入経路だけでなく、検査時の違和感や回復スピード、対応できる検査内容にも違いがあります。
| 経鼻内視鏡 | 経口内視鏡 | |
| 挿入経路 | 鼻から | 口から |
| スコープの太さ | 約5~6mm | 約8~9mm |
| マウスピース | 使用しない | 使用する |
| 検査中の会話 | 簡単な返答可能 | 原則不可 |
| 嘔吐反射 | 起こりにくい | 起こりやすい |
| 麻酔方法 | 鼻の局所麻酔 | 喉の麻酔と鎮静剤併用可能 |
| 検査後の回復 | 体調に問題なければすぐ帰宅可 | 約30~60分(鎮静剤使用時) |
| 飲食再開 | 約30~60分(麻酔が切れるまで) | 医師の指示(当日制限あり) |
| 運転 | 体調に問題なければ当日可 | 鎮静剤使用時は当日不可 |
| 生検・処置 | 制限される場合がある | 行いやすい |
経鼻内視鏡は、負担をできるだけ抑えたい方や、定期検査をしたい方に向いています。
一方、経口内視鏡は検査中に処置が必要な方に向いていて、精密検査が必要な方にも検討されることが多いです。
また、実際の回復時間は、使用薬剤や個人差、クリニックの方針などにより異なります。
経鼻内視鏡ができない人|物理的にスコープが入らない

経鼻内視鏡ができない理由として多いのが、鼻の構造そのものの問題で、スコープの通過が困難なケースです。
自覚症状がなくても、実際に診察や挿入を試みて初めて分かることも少なくありません。
ここでは、物理的な理由で「入らない」と判断される代表的なケースを解説します。
鼻孔が狭くスコープが通過できない
経鼻内視鏡は細いスコープを使用しますが、それでも鼻孔の大きさには個人差があります。
もともと鼻の穴が小さい、左右ともに入り口が狭いなどの場合、スコープが通過できず、無理に進めると痛みや出血の原因になりかねません。
見た目では問題がなさそうに見えても、内部の通路が狭いケースもあり、実際に挿入を行わなければ判断できないこともあります。
このような場合、経鼻内視鏡ではなく経口内視鏡への切り替えが検討されます。
鼻中隔湾曲・鼻孔のカーブが強い
鼻の中には、鼻中隔(左右を隔てる壁)がありますが、ここが大きく曲がっている状態を鼻中隔湾曲と呼びます。
鼻中隔湾曲があると、片側または両側の鼻腔が狭くなり、スコープの進行が妨げられることがあります。
また、鼻腔のカーブが強い場合も、スコープを進める際に抵抗が生じやすくなるため注意が必要です。
粘膜を傷つける可能性があるため、安全性を考慮して、経鼻での検査を中止する場合があります。
左右どちらの鼻孔もルートが確保できない
経鼻内視鏡では、通常は左右どちらか通りやすい方の鼻孔を選んで挿入します。
しかし、左右ともに狭い、カーブが強い、違和感や痛みが強いといった場合には、安全にスコープを通すルートが確保できません。
このようなケースでは、無理に通すことはせず、経鼻での検査が適さないと判断されます。
過去の外傷や手術による形態変化
過去に鼻を骨折した経験がある方や、鼻の手術を受けたことがある方は、鼻腔の形が変化している場合があります。
外見上は問題がなくても、内部に段差や狭窄が生じている場合があり、スコープの通過が難しいことがあるため事前に申告しておきましょう。
しかし、幼少期の経験で本人が自覚していないこともあり、経鼻内視鏡を試みて初めて分かる場合もあります。
経鼻内視鏡ができない人|粘膜状態・出血リスク

経鼻内視鏡は、鼻腔の粘膜に直接触れる検査です。
そのため、鼻の中の粘膜状態や出血のしやすさによっては、検査を行うのが難しい場合があります。
鼻出血を繰り返している(止血しにくい体質)
日常的に鼻血が出やすい、少しの刺激で出血しやすい体質の方は、経鼻内視鏡による刺激が出血のきっかけになる可能性があります。
鼻腔の粘膜はもともと血管が豊富で、乾燥や炎症があるだけでも出血しやすくなる部位です。
このような状態でスコープを挿入すると、挿入時や操作中に粘膜が傷つき、出血が起こることがあります。
すると視野が悪くなり、検査自体の中断や、止血に時間を要する場合もあります。
また、止血しにくい体質の方では、検査後も出血が続くリスクがあるため、注意が必要です。
鼻出血の頻度や程度は、経鼻内視鏡の可否を判断するのに重要な情報です。
抗凝固薬・抗血小板薬を服用している
抗凝固薬や抗血小板薬を服用している方は、出血が起こった際に血が止まりにくくなるリスクを考えなければなりません。
これらの薬は、心臓や脳の病気を防ぐために必要な治療である一方、出血を伴う処置や検査では慎重な対応が求められます。
経鼻内視鏡では、スコープが鼻粘膜に接触する過程で、目に見えない小さな傷が生じることがあります。
通常であれば自然に止血される刺激でも、抗凝固薬や抗血小板薬を使用している場合は、出血が長引く可能性があるのです。
服薬内容や基礎疾患を踏まえ、経口内視鏡の方が適していると判断されるケースもあるため、事前に医師に申告しておきましょう。
粘膜が刺激に弱い
鼻の粘膜が刺激に弱い方は、スコープが軽く触れただけでも強い痛みや違和感を覚えることがあります。
慢性的な鼻炎、アレルギー体質、乾燥などによって、粘膜の防御機能が低下している場合に起こりやすい状態です。
刺激に対する反応が強いと、検査中に無意識に身体が動いてしまったり、痛みで緊張が強くなったりすることもあります。
その結果、スコープ操作が安定せず、検査の安全性や精度が保てなくなる恐れがあるのです。
入るかどうかだけでなく、検査が成立するかどうかの問題があるため、構造的に可能であっても経鼻内視鏡を避けた方がよいと判断されることがあります。
軽い接触でも痛みや出血が出やすい
診察時に綿棒や器具が軽く触れただけでも痛みを強く感じたり、少量の出血が見られたりする場合は、鼻粘膜がデリケートな状態です。
このような場合は、挿入そのものが大きな負担になる可能性があります。
無理に検査を進めると、粘膜損傷や出血のほか、検査後の痛みや違和感が長引くことも考えられます。
経口内視鏡へ切り替える判断がされる場合もあるため、医師の指示に従いましょう。
経鼻内視鏡ができない人|炎症・感染・体調面の理由

経鼻内視鏡は、鼻や全身の状態が不安定な場合には、安全性や検査精度の面から実施が見送られることがあります。
一時的なケースと、状態によって経口に切り替えた方がよい場合とがあるため、医師とよく相談しましょう。
急性鼻炎・副鼻腔炎・強い鼻づまりがある
急性鼻炎や副鼻腔炎がある場合、鼻腔内の粘膜は炎症によって腫れて、分泌物も増えた状態です。
物理的にスコープの通過が難しくなるのに加え、挿入時の痛みや出血リスクも高まります。
また、アレルギー性鼻炎や花粉症などで鼻づまりが強いと、スコープの操作が制限され、視野が安定しにくくなります。
炎症の悪化や検査後に症状が長引いたりする可能性があるため、治療を優先して鼻の状態が落ち着いてから検査を行うのが一般的です。
妊娠中・授乳中
妊娠中は、ホルモンバランスの変化によって鼻粘膜が腫れたり、鼻づまりや出血が起こりやすかったりする方もいます。
経鼻内視鏡の刺激を強く感じ、出血リスクが高まる可能性があるため、検査時期は慎重に判断しなければなりません。
検査に伴うストレスや体位の影響、使用する薬剤など、母体と胎児の両方に配慮が必要です。
また、授乳中の場合も、使用する麻酔薬や処置内容によっては注意が必要です。
検査の必要性と時期を見極め、緊急性が低い場合には、出産や授乳が落ち着いてから検査を行うことも検討されます。
発熱・感染症・全身状態が不安定
発熱がある、感染症にかかっている、全身の体調が優れない状態では、内視鏡検査そのものが身体の負担になる可能性があります。
経鼻内視鏡は比較的負担が少ない検査とされていますが、それでも体調不良時にはリスクが高まります。
咳や息苦しさがある場合には、検査中の姿勢保持や呼吸の調整が困難です。
一時的な体調不良の場合は、回復を待ってから再度検査を計画するのが一般的です。
基礎疾患や特定の病気により慎重な判断が必要なケース
経鼻内視鏡では、基礎疾患や特定の病気を抱えている方は、安全性の観点から慎重な判断が必要になることがあります。
- 心疾患(心不全、心筋梗塞直後など)
- 高血圧
- 糖尿病
- 呼吸器疾患(COPD、重度の喘息など)
- 肝疾患(肝硬変)
- 血液疾患(血友病、血小板減少症など)
- 精神疾患(パニック障害、不安障害など)
- 認知機能の低下
- 抗がん剤治療中
これらの疾患があっても、必ずしも経鼻内視鏡が受けられないわけではありません。
血管や血圧、体の状態によっては、医師により受けられると判断されることもあります。
事前に既往歴や服薬歴を医師と共有し、検査方法を慎重に検討することが大切です。
鼻の手術直後や治癒途中
鼻の手術を受けた直後や、傷が完全に治っていない段階では、鼻腔内はデリケートな状態です。
粘膜や骨の治療が不十分な時期にスコープを挿入すると、出血や傷の悪化を招く恐れがあります。
術後の経過や手術内容によって回復期間は異なりますが、医師の指示に従って経鼻内視鏡を行う時期を慎重に検討してください。
経鼻内視鏡ができない場合はどうする?代替方法について

経鼻内視鏡ができない、あるいは途中で中止になった場合でも、いくつかの方法で検査をすることができます。
ここでは、経鼻からの検査ができなかったときの考え方や代替案について解説します。
鎮静剤を使用した経口内視鏡を受ける
経鼻内視鏡ができない場合、一般的に選択されるのが経口内視鏡への切り替えです。
もし当日に経鼻が難しいと判断された場合でも、切り替えて検査を継続できます。
経口内視鏡は安定した視野を確保でき、組織の採取や精密な観察が必要な場合も対応しやすい方法です。
口からは苦しいのではと不安を感じるかもしれませんが、鎮静剤を使用することにより、検査中の緊張や痛み、嘔吐反射などを軽減でき、苦痛を抑えながら検査ができます。
眠ったような状態で検査を受けることができるため、気づいたら終わっていたと感じる方もいます。
また、内視鏡検査は医師の技術が影響するため、高い技術を持った医師による検査を受けることも大切です。
経験や実績が豊富な医師が在籍し、経口内視鏡への切り替えができるクリニックを選ぶといいでしょう。
鼻の状態が落ち着く時期を待つ
花粉症や急性鼻炎、副鼻腔炎など、一時的な要因で経鼻内視鏡検査が難しい場合は、状態が落ち着く時期を待って検査を行うのも一つの方法です。
例えば、健康診断や定期検査など、緊急性が低い場合には、日程を調整するのも選択肢です。
ただし、痛みや違和感などの症状がある場合は、病気の早期発見のためにも、経口内視鏡での検査を受けたほうがいいケースもあります。
自己判断で時期を決めず、状況を医師に伝えて、適切な判断で検査の方法を検討しましょう。
検査目的に応じて別の検査方法を選ぶ
経鼻内視鏡ができない場合には、検査の目的を考慮して、別の方法が選択されることもあります。
例えば、症状の有無を確認する目的であればバリウム検査、胃がんのリスクを評価するABC検査、腹部の様子や状態を調べる腹部超音波検査などがあります。
詳細を調べる必要がある場合には経口内視鏡が提案されることもありますが、何を確認したいのかを重視して、目的に合った方法の選択が可能です。
内科や内視鏡内科では、症状や既往歴、体調なども踏まえて、適切な検査方法が提案されます。
まとめ
経鼻内視鏡は、鼻からスコープを挿入することで検査時の負担を軽減できるとされていますが、すべての方が受けられるわけではありません。
鼻の構造により物理的にスコープが通過できない、粘膜の状態、出血リスク、炎症や体調面など、さまざまな理由で適さないケースがあります。
経鼻内視鏡ができず、経口内視鏡に切り替えた方がよい場合もあることを理解しておきましょう。
自分の身体の状態や検査の目的に合った方法を、医師とよく相談しながら検討することが、継続的な健康管理につながります。
新宿トミヒサクロスクリニックは、経鼻・経口のどちらでも、患者様のご希望により選択可能です。
鼻からの挿入が難しい場合は、鎮静剤を使用して苦痛を抑えた経口内視鏡へも切り替えられます。
豊富な経験を持つ内視鏡専門医・指導医による内視鏡検査を行っていますので、経鼻内視鏡ができないのではと不安を抱えている方は、ぜひ新宿トミヒサクロスクリニックへご相談ください。




